Lugu ilmus esmakordselt 2011. aasta Tervis Plussis.
Kuidas päästetakse elusid: 12 tundi erakorralist meditsiini (3)
Kell on 8 hommikul ja reanimobiilibrigaadi juhi dr Severin Pussi 24tunnine vahetus on alanud. Koosolekul arutletakse eelmise valve juhtumite üle ning vahetatakse infot. Kui kaua jääb aega hinge tõmmata, ei tea kunagi – õnnetused ei kipu ennetulekut kõva häälega hüüdma.
11.50 heliseb dr Pussi telefon. Haapsalu haiglast palutakse raske südamepuudulikkusega proua tuua Põhja-Eesti regionaalhaiglasse, kus südamehaigetele on eraldi osakond. Reanimobiil stardib 10 minuti pärast Mustamäelt Läänemaale.
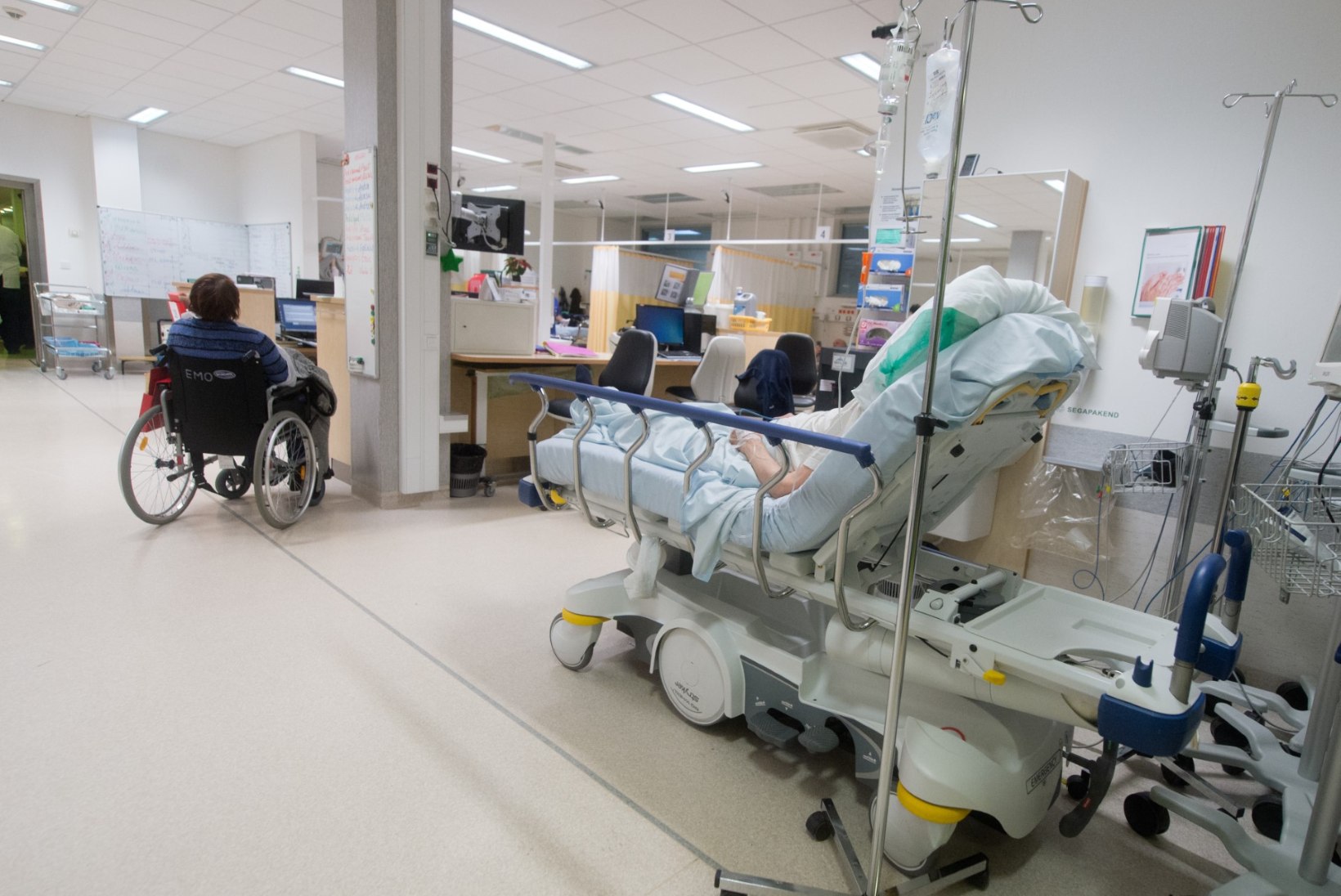
Veidi pärast kella 13 tõstetakse autost välja kanderaam ja südamemonitor ning dr Puss sammub koos õe Janika Kane ja autojuhi-kiirabitehniku Mart Montvilaga Haapsalu haigla koridorides.
150kilone vanem daam lamab voodis, huuled kurjakuulutavalt sinised, pilk ekslev. “Mul on paha,” ütleb ta. Õed otsivad joostes anumat, dr Puss leiab ühe enda kõrvalt ja asetab selle haige pea kõrvale. Naine öögib. “Hingake rahulikult,” ütleb arst stoiliselt. “Mis ta veresuhkur oli?” uurib dr Puss. Selgub, et ligi 30. Normaalne oleks 3–5.
Arst esitab naisele veel mõne küsimuse, seejärel tuleb ta tõsta reanimobiili kanderaamile. Kuus õde üritavad naist ühelt voodilt teisele veeretada. Veidike pusimist ning see õnnestub ootamatult kiiresti. Haige kaetakse hoolikalt linade ja tekiga, tema ei tee sellest aga suurt välja, pilgutab vaid aeglaselt silmi.
Rattad veerevad taas mööda koridore, raam libistatakse autosse ning tagasisõit võib alata. Naine jääb autos külitama seljaga arsti poole.
Õde Janika Kane ütleb: “Olen siin teie selja taga.” Ning lisab: “Kui midagi vaja on, siis kohe öelge. Kas teil on praegu paha olla?” On. Ei lähe kaua, kui ta hakkab jälle oksendama. Kane hoiab vaikides naise pea juures kilekotti ja ootab, mil hoog lakkab. “Kas teil on nüüd parem?” küsib õde kaastundlikult. Patsient vastab jaatavalt.
Teel piiksub monitor mitu korda ähvardavalt. Õde tormab monitori juurde näitusid uurima ning edastab need dr Pussile, kes kõik üles kirjutab.
Naine oksendab veel.
Dr Puss näitab mulle EKGd. “Siit on näha, et olukord on päris halb.” Kardiogrammilt on näha vasaku vatsakese äge infarkt. Dr Puss kahtlustab, et haaratud on ka parem vatsake. “Sellele viitavad mitmed sümptomid, näiteks sinakad huuled, väga aeglane südamerütm, kaelaveenide pais.”
Naise seisund pole kiita. Regionaalhaiglas viiakse naise kehasse sond, millega uuritakse südamelihast verega varustavaid pärgartereid, seda, kus on trombid ja kui ulatuslik on kahjustus. Dr Pussil oli õigus – ka parem vatsake on infarktist haaratud. Arst väljendab kahjutunnet.
“Patsient rääkis, et ta on arstide vastane ega käinud kontrollis. Tal on varem diagnoositud kõrgvererõhktõbi ja südamepuudulikkus – sellisel juhul tuleks ilmtingimata käia end järjepidevalt kontrollimas. Lisaks oli veresuhkur nii kõrge, et tal on tõenäoliselt ka diabeet.”
Kui see naine oleks vaid teadnud, et ühel veebruarihommikul tema süda enam ei jaksa, tekib infarkt, mis surub ta turvaliste koduseinte vahel istuli maha ning veidi hiljem haiglavoodisse, siis võinuks see lugu ehk teistmoodi lõppeda.
Napp puhkeaeg
Kui patsient saab südameosakonda üle viidud, tekib esimene vaba moment söömiseks. Kell 15.30 istub puhketoas mitu arsti. “Sellist pilti näeb siin harva,” nendib dr Puss. Õnnis hetk ei kestagi kaua. Kõlarites kõlab kõll ning naishääl teatab, et intensiivravisaali on toodud patsient. Sekunditega on ruum tühjenenud.
Intensiivravisaali tuuakse kriitilised patsiendid, kes vajavad vältimatut arstiabi. Siin on moodne varustus ja tingimused isegi erakorraliseks operatsiooniks. Korraga on võimalik tegeleda kolme eluohtlikus seisundis patsiendiga.
Keskmisel voodil lamabki üks 65aastane mees, hapnikumask peas, elektroodid rinnal. Poolalasti keha paljastab sinakaid looklevaid jutte, justkui marmorpõrand. Mees hingeldab äärmiselt raskelt. Arstid ja õed üritavad seisundit stabiliseerida.
Enne diagnoosi ei saa põhjuslikku ravi määrata. Esmaabi ja elupäästvate ravivõtetega alustatakse siiski kohe ja paralleelselt diagnoosimisega, ajaga võidu joostes, sest sellest sõltub väga-väga palju.
Diagnoosimisel tuleb appi ka haiguslugu. Sellest selgub, et mehel opereeriti mõned aastad tagasi põievähk. Üks võimalus, et haigus on tagasi ning metastaasid jõudnud kopsudesse. Sellisel juhul ei anna enam palju teha. Vereproovid on võetud, kohale kutsutakse röntgenitegija. Kõik saadetakse ruumist välja ning mehe kopsudest tehakse pilt. See ei pruugi välja tulla, sest mees hingeldab endiselt ülitugevalt ega suuda istuvas asendis püsida.
“Hea vastuse annaks kompuuteruuring, kuid seda ei saa praegu ette võtta, sest patsient ei suuda 10 minutit rahulikult lamada,” tõdeb dr Puss.
Üledoos tegi haigeks
Monitorid hakkavad piiksuma, punane tuli süttib, mehe olukord paistab tõsine. Minugi kõhtu tabab terav jutt ning tunne, et kellegi külm käsi on jõudnud väga lähedale. Arstid tegutsevad kiiresti.
Juba paari minutiga on mehe kopsupilt jõudnud intensiivravisaali arvutisse, mis näitab, et metastaase pole, pole ka põletikku. Mis siis veel võiks olla? Arsti mõtlemine peab töötama nagu matemaatikul, lisaks ülehelikiirusel.
Kopsupilt ja äsja saabunud veregaasianalüüs näitavad, et hingeldus pole haiguse põhjus, vaid tagajärg seisundi kompenseerimiseks. Dr Puss käsib panna naatriumbikarbonaadi joana tilkuma.
Äkki on neerupais? Diagnoos on ääretult oluline. Kui tegemist on neerupuudulikkusega ja alustatakse dialüüsi, siis tuleb verd vedeldada. Vere vedeldamine välistab aga operatsiooni. Kui dialüüsi ajaks selgub, et hoopis lõikus on vajalik, siis on tekkinud veel üks probleem. Seega on õige diagnoosi saamise kiirus tähtis, et olukord ei lõpeks fataalselt.
Valveradioloog ja õde tulevad justkui suure sülearvutiga, mis osutub ultraheliaparaadiks. Patsiendi sisemust hakatakse uurima, uued vereanalüüsid jõuavad kohale. Selgub, et vere happesus on eluohtlikult tasakaalust väljas ning kaaliumitase nii kõrge, et võib iga hetk põhjustada südameseiskuse.
Tunni möödudes on mehe hingeldamine veidi vähenenud – naatriumbikarbonaat on hakanud mõju avaldama.
Et patsiendi seisundit jooksvalt hinnata, tuleb arter kanüleerida ehk viia arterisse peenike toru. Selle abil saab jälgida nii haige otsest vererõhku kui ka igal vajalikul hetkel võtta analüüse, ilma et peaks haiget uuesti torkama. Arteriproov võeti reiearterist, kanüüli proovivad arstid panna kätte. Sellest kujuneb justkui operatsioon. Arstid pesevad käed, desinfitseerivad nahapinna ning jäävad pikemaks ajaks nõelaga kätt torkima. Tavaliselt võtab see mõne minuti, kuid haige käed on turses ning mitmel arstil see lihtsalt ei õnnestu.
“Kui nõela ots libiseb kogemata arterist välja, siis jookseb rõhu all veri ümbritsevatesse kudedesse, tekitades hematoomi, mille seest selle peenikese arteri leidmine on veelgi raskem,” selgitab dr Puss. Lihtsast protsessist saab päris keerukas.
Peatselt saabuvad uued vereanalüüsid. Vere happesus on stabiilsemaks muutunud – naatriumbikarbonaadist on tõepoolest kasu!
Veel tunnike hiljem paistab mehe nahk tunduvalt parem ning hingeldamine toimub nina kaudu. Dr Puss selgitab, et hapnikupuudusel võtab keha hapniku ära kõige ebavajalikumast kohast ehk nahalt, et elutähtsad organid jaksaksid tööd edasi teha. Seepärast tekivad nahal ka sinakad laigud. Hingeldamine oli seotud vere happesusega – tugevalt süsihappegaasi välja hingates üritas keha kuidagigi happesust reguleerida.
Kuid mis mehega ikkagi juhtus? Haigusloost selgub, et patsient kaebas tugevaid seljavalusid ning talle määrati valuvaigistid. Suure tõenäosusega suurendas mees vastavalt valudele, arstiga konsulteerimata, oma ravimiannuseid. Kehale oli see paraku liiast ja ta ei suutnud enam ravimit töödelda. Edasised uuringud näitavad, et tõsiseid kahjustusi on saanud nii neerud kui ka maks.
Mõtted elu üle
Dr Puss näitab erinevaid kompuuteruuringute pilte. Vaatleme äsja elule päästetud härra omi, kus kopsud paistavad tõepoolest puhtad ja hädadest vabad. Arst toob kõrvale ühe noore mehe pildid, kelle kopsudes valitsevad tohutu suured põletikukolded.
“See noormees on sama hädaga siin teist korda,” selgitab ta.
See asjaolu lubab arvata, et diabeedihaige mees eirab oma ravi. Kui suhkruhaige ei süsti korrapäraselt insuliini või tarbib rohkelt alkoholi, siis võib tõsisemal juhul ees oodata teadvusekadu. Kui patsient sel ajal oksendab, siis muidu hingamisteid – peamiselt kopse – kaitsvad häälepaelad ei funktsioneeri enam nii edukalt kui teadvusel olles. Kui aga okset satub hingamisteedesse, siis võivad tagajärjeks olla ohtrad põletikukolded.
“Kaks korda samasugune juhtum ühe patsiendi kohta on selgelt liiga palju,” nendib arst.
Doktor Puss jutustab naisest, kes üritas aastaid rasestuda ning lõpuks see ka õnnestus.
“Rasedus kulges edukalt, aga sünnitusel lõhkes peas veresoon, naine suri, laps jäi ellu,” meenutab dr Puss.
“Või teine juhtum paar aastat tagasi: vanemad läksid kaksikute lastega tiigi äärde piknikule ega pannud enam neid tähele. Alles üks mööduja märkas, et üks lastest on vee alla vajunud. Selle lapse me elustasime tookord sündmuskohal, aga ta suri hiljem haiglas – ajukahjustus uppumise ja vereringe seiskuse tagajärjel oli sedavõrd ulatuslik,” räägib dr Puss mõtlikult.
Tuleb ette ka imesid. “See oli poolteist aastat tagasi, kui üks noormees ujumistrennis peaaegu basseini uppus. Õnneks tõi treener poisi kohe veest välja ja oskas elustada. Lisaks oli juhtumisi läheduses ka kiirabibrigaad, kes üsna ruttu asja üle võttis. Kõigest hoolimata ei õnnestunud üle tunni aja elustamisega poisi vereringet taaskäivitada. Kui kogu lootus on kadunud, kasutatakse mõnikord radikaalseid meetodeid ja tavalisi ravimiannuseid kordades ületavaid doose. Imekombel see poiss lõpuks võidetigi elule tagasi.
48 tundi hiljem tuli ta teadvusele ja nädalapäevad hiljem õnnestus tal juba hingamisaparaadist loobuda. Haiglast kõndis ta paranenuna koju. See on ime!”
Elustamisoskus päästaks
Dr Puss tõdeb, et tegelikult annaks igal aastal hoida ära mitmeid surmasid, kui inimesed ainult oskaksid esmaseid elustamisvõtteid. Paanikaolukorras häirekeskusesse helistades on neid võtteid õppida paraku juba liiga hilja.
Arstide suureks “tööandjaks” on ka alkohol. Piisab väiksematestki kogustest, et juhtuksid halvasti lõppevad õnnetused.
Kui ka inimesed on enda suhtes tihti hoolimatud, päästavad arstid elusid tingimusteta, kuulavad lähedaste hingemuresid, puutuvad iga päev kokku bakterite, viiruste ja muude ohtudega. “Aastaid tagasi haigestus üks arst haigele abivahenditeta otsest kunstlikku hingamist tehes tuberkuloosi ja lõpetas invaliidina,” nendib dr Puss kurvalt.
Pole ka harvad juhtumid, kus patsiendid sööstavad meedikutele kallale. Ega inimene pea oma loomuselt pahatahtlik olema. Piisab hapnikupuudusest ajus, et käitumine muutuks loomalikuks.
HIV-haigete veri võib tööõnnetuse käigus arsti verega kokku puutuda. Siis järgneb peaaegu pool aastat närveerimist ja hirme, kas toimus nakatumine või mitte.
Kui löön 12 tunni järel haiglaukse enda järel kinni ja jätan dr Pussi sama pikalt tööd edasi tegema, vajuvad pähe rasked mõtted. Ent siis meenuvad arsti sõnad, kuidas ainuski päästetud elu tekitab tunde, et oled teinud oma tööd hästi, ning innustab edasi pingutama. Nähes tänagi surmasuust tagasi toodud meest, mõtlen, et ehk see ongi suurim ja väärilisim tasu raske ja ohtliku töö eest.
Kommentaarid